„Sehen verbindet mit den Dingen, hören mit dem Menschen.“
„Sehen verbindet mit den Dingen, hören mit den Menschen“, sagt Prof. Dr. Robert Behr, ein Pionier in der Überwindung von Taubheit, in Anlehnung an die Schriftstellerin Helen Keller. Wer schlecht oder gar nicht hört, ist rasch isoliert. „Wenn man einem Menschen etwas zwei oder drei Mal sagen, oder gar schreien muss, damit er es besser versteht, dann zieht er sich zurück“, schildert der Chef der Neurochirurgie am Klinikum Fulda die Lebenswirklichkeit, denn der, der nichts versteht, gilt als abständig oder dumm. Im Flämischen ist „taub“ die Übersetzung des deutschen „dumm“ und „doof“, und im Deutschen liegen „taub“ und „tumb“ nahe beieinander. Die Folgen: „Fast alle tragen gerne eine Brille als modisches Accessoire, aber keiner gern ein Hörgerät“, sagt Behr. Wenn ältere Menschen schwerer hören, was zum Alterungsprozess gehört, fühlen sie sich isoliert. Wenn Menschen aber von Geburt an oder in jungen Jahren das Gehör verlieren, bleiben sie gegenüber den Hörenden wie in einer anderen Welt zurück. „Wie denkt man eigentlich ohne Sprache?“, fragt Behr, denn wir denken – kulturell geprägt – in Worten: „Wie entwickeln Kinder – ohne Worte – ihr Denken und ihre Denkstrukturen?“
Wer von Geburt an nicht hört, lernt nicht zu sprechen und lebt in einer Parallelwelt. Das hat der Neurochirurg in Dekaden beobachtet. „Wenn die Kinder dann aber erstmals hören oder wieder hören können, erleben sie einen Entwicklungsschub. Kinder, die zuvor beinahe autistisch wirkten, leben plötzlich auf. Sie leben nicht mehr zurückgezogen, sondern nehmen am ganzen und vollen Leben teil. Es ist jedes Mal ein Glück, eine solche Entwicklung miterleben zu dürfen“, schildert der Neurochirurg.
Wie wir hören
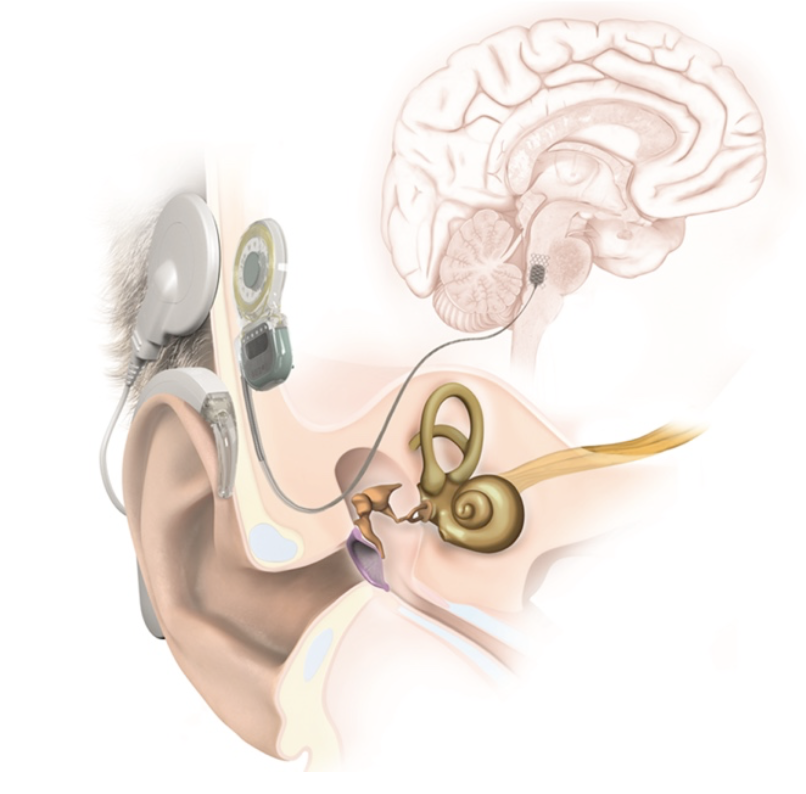
Im Normalfall hören wir, wenn die Schallwellen, aufgefangen von der Ohrmuschel, das Trommelfell in Schwingungen versetzen. Diese Wellen werden über die Gehörknöchelchen an die Hörschnecke weitergeleitet, wo sie durch Interferenz im Cortischen Organ, das in der Hörschnecke sitzt, zunächst die etwa 12.000 äußeren Haarzellen erregen. Das Cortische Organ ist praktisch Teil der Hörschnecke und läuft entlang deren Windungen. Es ist jener Ort, an dem die Schallwelle in ein elektrisches Signal umgewandelt wird. Diese 12.000 äußeren Haarzellen stimulieren die etwa 3000 inneren Haarzellen, die dann die etwa 30.000 Fasern des Hörnervs elektrisch erregen. Der Hörnerv leitet die Impulse an den Hörnervenkern im Hirnstamm weiter. Ist der Hörnerv geschädigt, etwa durch einen Tumor (NF-2), fehlerhaft oder nicht angelegt, ist ein Hören nicht möglich. Mit dem ABI werden die Schallwellen durch ein Mikrophon aufgenommen und in einem Sprachprozessor, der hinter dem Ohr getragen wird, in elektrische Impulse umgearbeitet. Diese werden über eine elektromagnetische Spule induktiv auf das unter der Haut gelegene Hörimplantat weitergeleitet und gelangen dann durch ein feines Kabel und eine spezielle Sonde an den Hörnervenkern. (Bildquelle: MED-EL)
Warum das Hören beeinträchtigt sein kann
Die Ursache des Nicht-Hörens oder Schwer-Hörens, sagt Behr, sind in den meisten Fällen Schall-Leitungsprobleme. Die können relativ einfacher Natur sein, etwa wenn wir Wasser im Ohr haben, oder wenn Ohrenschmalz den Gehörgang verstopft. Aufwändiger ist die Abhilfe, wenn die Gehörknöchelchen mit den Jahren versteift sind und als Folge dieser Otosklerose nicht mehr schwingen, wie sie es einst taten. Dann soll meist ein Hörgerät helfen, den Schall so weit zu verstärken, dass die Knochen ins Schwingen kommen, doch auch operative Verfahren können es ermöglichen, den Schall vom Trommelfell zum Innenohr zu leiten.
Schwerhörigkeit im Innenohr
Davon zu unterscheiden ist als zweiter Fall die Innenohrschwerhörigkeit. Im Inneren der Hörschnecke, der Cochlea (siehe Grafik weiter oben), befinden sich etwa 15.000 Haarzellen. Sie sind an einer Seite angewachsen und schwimmen mit der anderen frei in der Lymphflüssigkeit, mit der das Innere der Cochlea gefüllt ist. Trifft nun Schall von außen auf die Cochlea, beginnen die Haarzellen zu schwingen. Je stärker der mechanische Impuls von außen, desto stärker schwingen die Haarzellen. Dieses mechanische Signal wiederum wird in ein elektrisches umgesetzt und über den Hörnerv ins Stammhirn geleitet. Die Haarzellen im unteren Bereich der Cochlea nehmen die hellen Töne wahr. Nach oben hin nehmen die Haarzellen die tieferen Töne wahr. Man spricht von der Tonotopie der Hörschnecke. Jede der 15.000 Haarzellen nimmt eine bestimmte Frequenz wahr.
Zu viel und zu hoher Schalldruck von außen kann diese Haarzellen überbeanspruchen, und sie nehmen Schaden. Häufige Ursachen für Schäden an den Zellen sind Lärm, das Hören zu lauter Musik – zum Beispiel in der Disco, das Hören mit zu laut gestellten Kopfhörern oder ein Knalltrauma. Aber es gibt auch virale und bakterielle Infektionen, die die Haarzellen schädigen können, ebenso wie bestimmte Medikamente, die zu hoch dosiert wurden, deren Einnahme aber lebensnotwendig sein kann. Eine Hirnhautentzündung, sagt Behr schließlich, könne zu einer Verkalkung der Hörschnecke führen.
Die Schädigung des Hörnervs
Der dritte Typ von Schädigung liegt in einem Defekt in der Übertragung des elektrischen Nervensignals zwischen der Hörschnecke und dem Stammhirn. Im Stammhirn werden die elektrischen Signale verarbeitet, moduliert und zum Großhirn geleitet, wo überhaupt erst ein bewusster Höreindruck entsteht.
Ein häufiger Grund für eine Schädigung des Hörnervs zwischen Cochlea und Stammhirn ist die Erkrankung an einem gutartigen Tumor, der – nach seinem Beschreiber „Schwann“ benannt – Schwannom heißt. Der Tumor wächst langsam von den Schwannzellen ausgehend, die die Nervenfasern umhüllen. Der Tumor zerstört schließlich den Hörnerv und führt damit zu Taubheit. Diese Erkrankung, die Neurofibromatose Typ II, ist erblich und mithin angeboren. Die Ursache für die Läsion, die Verletzung, liegt auf dem Chromosom 22. In etwa 50 Prozent der Fälle bildet sich die Krankheit zudem durch Neumutationen. Sie trifft Frauen und Männer gleichermaßen und meist in jungen Jahren. Manche ertauben im Alter von 15 Jahren oder jünger, die meisten aber in ihren Zwanzigern, berichtet Behr. Die Inzidenz, also die Wahrscheinlichkeit des Auftretens der Erkrankung, beträgt 1 zu 35.000 bis 1 zu 40.000. Das heißt, dass im Durchschnitt ein Mensch von 35.000 bis 40.000 daran erkrankt. Die exakte Zahl der Betroffenen ist laut Behr schwer zu erheben, da die Erkrankung zum Teil lange unentdeckt bleibt und sich erst im Verlauf meist mit Hörstörungen äußert.
Wie die Professoren House und Hitzelberger die Taubheit zu überwinden begannen
1979 unternahmen der HNO-Arzt William House und der Neurochirurg William Hitzelberger in Los Angeles erste Versuche, mit Hilfe einer Kugelelektrode, die der Chirurg am Stammhirn am Kern des Hörnervs anbrachte, einen elektrischen Reiz im Milliamperebereich auszulösen, den die zuvor taube Patientin tatsächlich als akustischen Eindruck wahrnahm. Solch eine Elektrode wurde probeweise implantiert, und die Patientin hatte „irgendetwas gehört“, berichtet Behr. Dann aber habe eine Weile „Funkstille geherrscht“, bis das Experiment von 1979 in den 1980er Jahren den Anstoß gab, zunächst einen Defekt der Haarzellen in der Cochlea mit einer zu implantierenden elektrischen Leitung zu überbrücken.
Das Cochlea-Implantat
Die Schallwelle wird über ein Mikrofon – ähnlich wie beim konventionellen Hörgerät – in elektrische Signale umgewandelt und ein Implantat mit zwölf Elektroden auf der Innenseite der Cochlea eingesetzt. Hierbei machen sich die Entwickler des Implantats und die Otochirurgen, die die Elektrode einsetzen, die Tonotopie – die systematische, aufsteigende Empfindlichkeit der Cochlea für helle Töne in ihrem unteren Bereich und für tiefe Töne in ihrem oberen Bereich – zunutze. Die Elektrode wird so eingesetzt, dass die elektrischen Signale für die hellen Töne im unteren und jene für die tiefen Tönen im oberen Bereich der Cochlea abgegeben werden. Statt der 3000 inneren Haarzellen sind es aber nur zwölf – bei manchen Fabrikaten auch etwas mehr – Elektroden, die die Impulse setzen. Im „Fitting“ werden Frequenz, Amplitude, Pulsdauer und Stärke des Signals auf den einzelnen Patienten individuell eingestellt. Nicht immer kommen alle zwölf Elektroden zum Einsatz, um zu vermeiden, dass sich die Signale in der individuellen Wahrnehmung des Hörenden störend überlagern. „Das zeigt, mit wie wenig Stimuli unser Gehirn schon eine vollständige akustische Information erzeugt, aber nicht jedes Individuum leistet den Informationsprozess in gleicher Weise. Wer früher schon sprechen konnte, kann an diese Erfahrung anknüpfen“, sagt Behr.
Das Auditory Brainstam Implantat
Nach den Erfolgen mit den Cochlea-Implantaten lag der Versuch nahe, auch die Schädigung des Hörnervs zwischen der Cochlea und dem Stammhirn mit einem Implantat zu überbrücken. In den 1990er Jahren arbeiteten daran – neben anderen – Prof. Dr. Jan Helms und Prof. Joachim Müller (HNO) am Universitätsklinikum Würzburg. Die Technik mit den Elektroden, die elektrische Signale ins Nervensystem senden, um eine akustische Wahrnehmung zu erzeugen, war im Prinzip vorhanden. Sollte es also gelingen, die Elektroden nicht nur in der Hörschnecke, sondern als Auditory Brainstam Implantat auf den Hörnervenkern am Stammhirn aufzusetzen? Allerdings war das durchaus schwieriger als die Implantation in der Cochlea. Zum einen hatten die Schwannome, die in diesen Fällen typischerweise der Auslöser der Taubheit waren, den Hörnervenkern im Hirnstamm der hier zu operierenden Patienten vielfach aus seiner ursprünglichen Position verschoben. Zum anderen verteilt sich die Empfindsamkeit für bestimmte Frequenzen nicht mit jener Systematik auf die einzelnen Fasern des Hörnervs, wie sie in der Tonotopie der Cochlea anzutreffen ist. Es ist also eine spezielle Herausforderung, die 3,5 mal 5 Millimeter große Platte mit den zwölf Elektroden in der richtigen Position auf den – von Schwannomen be- und verdrängten – Hörnervenkern mit einer Oberfläche von 4 mal 5 Millimeter zu setzen.
Als Helms in Würzburg den Schritt von der Theorie in die Praxis ging, „da brauchten sie einen Neurochirurgen mit Erfahrung in der Operation von Schwannomen, und der war dann ich“, berichtet Behr, der damals in Würzburg war, über einen aus seiner damaligen persönlichen Sicht eher unspektakulären Vorgang, der aber einen Einschnitt in der Behandlung der Taubheit markiert und insofern eine Wegmarke in der Geschichte der Medizin gesetzt hat. Das war 1997.
Mit dem ABI zum „offenen Sprachverständnis“
„Damals“, erinnert sich Behr, „herrschte in der Wissenschaft die Meinung vor, dass mit dem ABI bei den Patienten kein offenes Sprachverständnis hinzukriegen sei, sondern dass die Patienten allenfalls Umgebungsgeräusche und akustische Warnsignale würden wahrnehmen und besser von den Lippen anderer ablesen können“. Unter dem offenen Sprachverständnis verstehen die Wissenschaftler die Fähigkeit eines Menschen, ein Gespräch verstehen und ihm folgen zu können, wenn die betreffende Person weder das Lippenbild lesen kann, noch den bisherigen Kontext des Gesprächs kennt. „Doch ich habe dann bei meinen Patienten bemerkt, dass sie eigentlich besser hören können als erwartet“, schildert Behr seine Beobachtung: „Aber das hat man mir nicht geglaubt. Dann kam Bob Shannon zu uns, der Chefaudiologe des House-Ear-Institute in Los Angeles. Das war Anfang der 2000er Jahre. Er hat unsere Patienten, die ich zuvor in Würzburg, Warschau und Köln operiert hatte, nachuntersucht und nachgewiesen, dass sie ein offenes Sprachverständnis haben. Das hat das Interesse an meiner Arbeit international befördert.“
Etwa zur gleichen Zeit, berichtet Behr, wurde bekannt, „dass in Italien Prof. Vittorio Colletti unsere Systeme zur Implantation bei taubgeborenen Kindern nutzt. Das war dann eine ganz andere Situation, wenn es bei taubgeborenen Kindern funktioniert und nicht nur bei Tumorpatienten, die nach dem Erlernen der Sprache ertaubt sind.“
Mehr als 1000 solcher Implantate seien weltweit schon eingesetzt worden, schätzt Behr. Auch das ABI hat – wie das Cochlea-Implantat – in seiner Außenkomponente, die am Ohr getragen wird, eine externe Stromversorgung und ein Mikrofon ähnlich wie ein Hörgerät, und es wird dem Patienten nach der Implantation im „Fitting“ individuell angepasst.
Prof. Dr. Behr, Direktor der Klinik für Neurochirurgie am Klinikum Fulda, im Gespräch über seine Reise nach Neuseeland:
„Ich werde in Auckland fünf Patienten operieren,
damit sie die Chance erhalten, am Leben teilzunehmen“
Der Neurochirurg Prof. Dr. Behr, Direktor der Klinik für Neurochirurgie am Klinikum Fulda, zählt zu den Pionieren der Implantation von ABI. Das Kürzel steht für Auditory Brainstam Implantat. Er operiert seine Patienten weltweit, um sie vor Taubheit zu bewahren oder ihnen eine Chance auf Teilhabe an einer Welt mit akustischen Reizen zu eröffnen.
Herr Prof. Dr. Behr, Anfang März 2018 reisen Sie für eine Woche nach Neuseeland…
Ja, ich werde gemeinsam mit Professor Michel Neeff an der Universität von Auckland fünf Patienten und vor allem Kinder operieren und ihnen ein Auditory Brainstam Implantat (ABI) einsetzen, damit sie die Chance erhalten, zu hören und am Leben teilzunehmen.
Warum müssen die Neuseeländer dazu Hilfe aus Deutschland holen? Beherrschen sie dieses Verfahren nicht selbst?
Objektiv beherrschen sie das Verfahren noch nicht selbst, und ich möchte ihnen helfen, die Implantation des ABI zu erlernen, damit sie diese bald selbst beherrschen. Wir haben das Ziel, Expertise zu vermitteln, damit neuseeländische Patienten in ihrer Heimat versorgt werden können. Das Krankheitsbild ist nicht so häufig und der Erfahrungsschatz, den es braucht, um das Implantat einzusetzen, ist nicht so schnell aufgebaut. Wir wollen Erfahrung ins Land bringen.
Warum sind gerade Sie prädestiniert, diese Erfahrung zu vermitteln?
Weil ich in den 1990er Jahren an der Universität Würzburg, als das Verfahren am Anfang stand, ein Neurochirurg war, der in der betreffenden Hirnregion schon viel Erfahrung in Operationen gesammelt hatte und von den Kollegen der HNO-Klinik hinzugebeten wurde, die damals vollkommen neuen Implantate einzusetzen.
Wie viele chirurgische Teams gibt es weltweit, die dieses Verfahren beherrschen?
Etwa fünf.
Und davon ist eines in Fulda?
Ja, davon ist eines hier in Fulda.
Weil Sie in Fulda sind?
Ja, wenn Sie so direkt fragen: Ja, so ist es.
